
病気の検診の結果の意味と、原発事故の影響は若い人の甲状腺にはあらわれていないのではとの私の理解と検討
 onkapi
@onkapi
onkapi
@onkapi
がん登録データをサンプル集計して、年齢ブロックにわけて、罹患率、死亡率、致死率を算出してみたもの。 pic.twitter.com/kxXXWqwte3
2016-09-20 02:43:00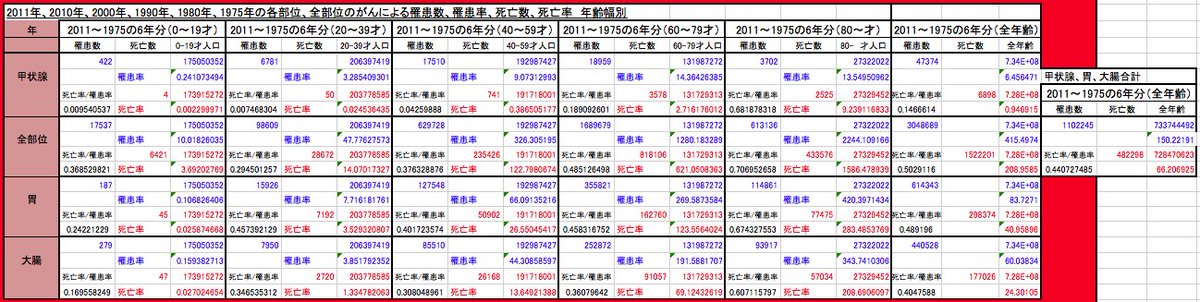 拡大
拡大
 onkapi
@onkapi
onkapi
@onkapi
算出した罹患率によってシミュレーション。左図 下方青線あたりは算出罹患率ままの有病状況。最上赤線あたりは下方青線の12倍。後者で見る。一回目の検診は赤線にそう(各年齢それぞれの生きた歴史の集成)。後の5年ごと4回の検診では水平なグラフ(各年齢とも5年生きた歴史) pic.twitter.com/eoRCflMrvr
2016-09-20 02:59:41 拡大
拡大
 onkapi
@onkapi
onkapi
@onkapi
左図。もし若い人の甲状腺がんの真の罹患率が、がん登録からの罹患率*12倍に合うと単純に考えて、検診検出数を予測。 1回目101、2年後34、4年60、6年90、8年118、10年150、12年170、14年202、16年226、18年249、20年281。20年目まで計1684
2016-09-20 03:11:38 onkapi
@onkapi
onkapi
@onkapi
福島県での若い人の甲状腺検診。年齢幅ごとにしかわからない受診人数を、年齢幅で割ることで、各年齢の受診人数を仮に決めてしまう。 pic.twitter.com/r7uOwcMJUh
2016-09-20 02:46:34 拡大
拡大
 onkapi
@onkapi
onkapi
@onkapi
検査結果のグラフ化。 左 検出数。 下・青、がん登録罹患率ままシミュ。 中・黄緑、がん登録罹患率まま10万人当たりグラフ。 上・赤がん登録罹患率*12倍シミュ。 薄青、先行検査検出数。オレンジ、本格検査検出数。薄黄緑、先行+本格。 pic.twitter.com/eyo8HQKsm9
2016-09-20 03:31:51 拡大
拡大
 onkapi
@onkapi
onkapi
@onkapi
右 検出数を10万人あたりに変換。検出数を平等に評価するため。 下・青、がん登録罹患率ままシミュ。 中・赤がん登録罹患率*12倍シミュ。 上・黄緑、赤のがん登録罹患率*12倍グラフを10万人当たりに変換。 薄青、先行検査。オレンジ、本格検査。薄黄緑、先行+本格。 (10万人当り)
2016-09-20 03:33:17(各年齢の人それぞれ10万人当たりの意味)
 onkapi
@onkapi
onkapi
@onkapi
勾配のある薄青の先行検査のグラフは、1回目検診時の各年齢の有病状況を示すと思う。各年齢それぞれの生まれてからの生きた長さの歴史。 勾配の緩いオレンジの本格検査のグラフは、各年齢共2年間を生きた歴史が検査に現れてると思う。 薄黄緑は先行+本格。薄青のグラフを素直に伸ばす。
2016-09-20 03:40:23- 原発事故の影響はあらわれていないとの考えの流れ
・一般的な場合のシミュレーションと現実の結果を比較すると似ていて、先行検査と一回目の本格検査の間で罹患率の変化はないのではないか
・先行検査時はまだ放射線影響が現れる時期ではないとすれば一回目の本格検査の終わった今もまた放射線影響はでていないということではないか
・がん登録のデータの罹患数にはまだ把握されていないものもあるように考える。死亡数はまだ把握されていないものというものはないように考えていいのではないか。
・がん登録データでみると、若いひとの甲状腺がんは死亡数がとても少ないという病気の印象。罹患数は詳しく調べられた経験がないということで把握されてなかった罹患数というものがあるのではないか。
・先行検査と一回目本格検査の検出数の多さは把握されてなかった罹患数が現れたもので、その中から死亡数というものは現れないのではないか。
・若いひとの甲状腺がんにはとても少ないが死亡例のある病気。しかし多くは重篤にはなりにくい病気と見て良いのではないか。
・とても少ない死亡例を防ぐために、多くの死亡に至らない例に対して医療を施すということはよくないことなのではないか。
・今回の福島県での検査において検出されている甲状腺がんも、ごく少ない重篤になる可能性のほかほとんどは医療の必要無い場合というようにみれるのではないか。この検査で疑われる検出例すべてに医療を施すのはよくないことなのではないか。
・検査があって疑いがあった時に、医療を施さないというやり方をしにくい、というのであれば、若いひとの甲状腺検査に関しては控えるという方法もあると思う。
 onkapi
@onkapi
onkapi
@onkapi
(イ)「甲状腺がんの診療のガイドラインが守られることは患者・医師両者にとって大切。そのうえで日本での経験からは20歳以下の若い人が重篤な甲状腺がんにかかることがまれであることを考えると、過剰診断を防止するために若い人を甲状線の検診の対象にするべきではない。」という第一の判断。
2017-01-12 16:25:41 onkapi
@onkapi
onkapi
@onkapi
(ロ)「今回の原発事故による人の被爆量は、甲状腺がんの発生をふやすほどに大きくないととれる。また、これまでの甲状腺がん検診の検出のようすは、急激な発生ととれない。」という観点から第一の判断はそのまま有効。
2017-01-12 16:26:47 onkapi
@onkapi
onkapi
@onkapi
”もし重篤になるひとがいたら”という疑問があります。 若い人の甲状腺がん検診をやめようと言う人は、重篤になる例はないと考えていると思います。もしあっても、20歳をこえての治療で十分間に合うとの考えがあるように思えます。
2017-01-12 18:02:31 onkapi
@onkapi
onkapi
@onkapi
それでも、”もし重篤になる人がひとりでもあらわれるなら”と考える時、その人にとって深刻な問題になります。悩む人をひとりもつくらないことは大事です。
2017-01-12 18:14:34 onkapi
@onkapi
onkapi
@onkapi
しかし、100人以上の症状の現れない病状の人も同時に予想されるとき、重篤なひとりにならないように疑いのある人全員に治療を施すということを考えると、またべつな問題があらわれるように思えています。
2017-01-12 18:17:11- 病気の検診において現れる結果の意味と、 原発事故の影響あらわれているのかという検討
1.病気の検診で現れる結果の意味
a.一般的な場合に検診で現れる結果をシミュレーション
(一般的な罹患率がわかれば、検査での検出数の現れ方がわかるだろう。)
b.現実の結果と、a.の一般的な場合のシミュレーションとの比較
(先行・本格両検査の結果は、これまで把握されていた罹患率からの予測より罹患者は多かったのだけれど、グラフの様子は一般的なシミュレーションの場合の様相になっているのではないか。)
2.原発事故の影響が若いひとの甲状腺に現れているのかの検討
a.原発事故影響の意味、隠れた症例数の意味
イ.原発の事故影響とは
(発生した放射性ヨウ素が甲状腺がんを発生させるおそれがあるとされる。)
ロ.これまで把握されてなかった罹患数
(甲状腺がんはこれまで広い範囲で多くの人の検診が行われていなかったので、罹患の状況が正確に把握されていなかったところがあるのではないか)
ハ.がん登録データの罹患数と死亡数
(がん登録データの罹患数については、把握されているもの以外に把握されていない罹患数というものがあるように感じられる。死亡数については、死亡という状況は必ず表面にあらわれてくるものだから、把握されていない死亡数というものはないのではないか。)
b.これまで把握されていた若いひとの甲状腺がんの罹患数よりも多い検出量は原発事故影響なのか、これまで把握されていなかった罹患数なのか。
イ.先行検査
(先行検査は放射線の影響がまだ現れていない状態を見ようとするものであった。先行検査では100人以上の罹患数。これまで把握されてきた数より多い)
ロ.本格検査
(本格検査は先行検査結果をもとに放射線影響があらわれてきているかをみるものであった。本格検査も先行検査と同じように検出された罹患数は多く感じられる)
ハ.先行検査と本格検査の関係
(検出数は多いのだけれど、本格検査も先行検査の関係は、先にみた一般の場合のシミュレーションの様子にそっているのではないかと感じられた。先行検査と本格検査で若い人の甲状腺がんの罹患率は変化していないとみてよいのではないか。)
ニ.先行検査と本格検査にあらわれているもの
(先行検査の時期にはまだ放射線影響はあらわれてここないとし、先行検査と本格検査で罹患率は変化していないとみられるとして、この一回目の本格検査がおこなわれた今までに放射線影響はあらわれていないとみてよいのではないか。)
ホ.多い検出量があらわす意味
(先行検査と本格検査では検出数がこれまで把握されてきたものよりも多い検出数だったのだけど、それはこれまで把握されていなかった罹患数で、そのなかからは死亡例はあらわれてこない、というものなのではないか。)
3.現実的な対応
a.病気を予防する態度
イ.集団のなかにおける量
(病気は集団の中で確率的に一定の数があらわれてくるように感じられる。またそのおなじ病気と判定される中にもいろいろな状況がやはり確率的に一定あらわれてくるように感じられた。)
ロ.同じ病気の中のいろいろな状況
(ある集団のなかで甲状腺がんがあらわれるのに確率的な一定の状況がある。甲状腺がんとして検出されたもののなかにもいろいろな状況が確率的に一定にあらわれてくるのではないか。)
ハ.若い人の甲状腺がんの場合
(特に甲状腺がんの場合、甲状腺がんという同じ検出状況のなかにも、進み方の早いもの、遅いものという状況がまじっているのではないか。そしてがん登録の死亡率をみると進み方の早いものというのは、若い人のなかでみてみるととても少ないのではないか)
ロ.対応の基本
(病気にかかった人への対応、また同じ病気のなかでもいろいろな状況に対応するし方は、基本的にもっとも多数の人に有利になるやり方をとる。)
ニ.少数に対する考え方。
(悪い状況になる人をひとりもださない、という態度は大事であって我々の目指したい究極であり、そのようにすることが大事な分野もある。しかし、病気に関する場合、多くの人のなかで重篤になる人がごくわずかである時は、そのごくわずかの重篤の場合をなくすために、対策のいらない多くの人に医療を施すというのは、よくないことのように感じられた。)
b.若いひとの甲状腺検査で現れている結果への対応
イ.検査結果
(検査に現れているのは、重篤になることのない、これまで把握されていなかった病状ではないか。)
ロ.がん登録
(がん登録の記録では、0-19歳の若い人における甲状腺がんでの死亡数は、把握された罹患数の1%以下で日本全国で1年にひとり以下。今回の甲状腺がん検査対象者数からいうともっと少ないとみてよいと思う。)
ハ.若い人の甲状腺がん
(罹患者に医療を施すからこその結果という見方についても考慮しないといけないけれども、若い人の甲状腺がんは基本的に重い状況にはなりにくいほうのがんといえるのではないか。)
ロ.検査結果への対応
(重篤になる例は日本で1年間でひとりに満たない、今回の甲状腺の検診の対象者からいえばもっと少ない、と考えられるのではないか。検査における検出者に医療を施すことに対しては慎重でなければいけないと考える。)
4.結論
a.シミュレーションと実際の検査
(検査結果は一般的なシミュレーションに似ているのではないか。)
b.多い検出量の意味
(多い検出数は、これまで把握されていなかった重篤になることのないものなのではないか。)
c.現実の検査と対応
(検出された病状に対しては医療を施すことに慎重であるのがいいと思う。どうしても医療を施す方向にいく状況があれば、検査をやめるという方策もありえると思う。)
病気の検診において現れる結果の意味と、
原発事故の影響あらわれているのかという検討
--
ある集団に病気の検査をする。
初めての検査においてその時点の有病数が判明する。
その初めての検査で判明した有病数を年齢ごとにならべたグラフ、
そのグラフからは、その病気の年齢ごとの罹患率も求められる、ということになるだろう。
--
初めての検査のあと、おなじ集団に一定期間をおいて再び検査をする。(その元の集団より若い世代や上の世代を加えない)
その時は、前回の検査から再び検査をした期間の間にあらたに有病者となった人の数が判明する。
--
初回の検査で判明する結果は検査をうける人の生きた歴史がそのまま現れる。0歳の人は0年生きた歴史。10歳の人は10年生きた歴史。18歳の人は18年生きた歴史。
再びの検査で判明する結果は、検査を受けた人の初回の検査から再びの検査までの期間の歴史があらわれる。期間が2年であれば、0歳の人は2歳まで2年の歴史。10歳の人は12歳まで2年生きた歴史。18歳の人は22歳まで2年生きた歴史。
--
後者での年齢の低い人と年齢の高い人の有病数の差は、前者のそれよりも小さいだろう。
前者にはそれぞれの人のそれぞれの年齢におけるこの世に生まれてからの生きてきた歴史の影響が現れるのだし、
後者では全員共通して初回検査から再びの検査までの期間の影響しかあらわれないから。(ただし年齢が高いほうが罹患率も高いということがありそうなので、年齢の高い方への右上りの勾配がつく可能性があるだろう。)
--
初めての検査の有病数を年齢ごとに並べたグラフを、検査間隔期間だけずらして、同世代どおしで、再びの検査で判明した有病者数のグラフに足し合わせて、再びの検査時点における年齢のままでグラフにすると、
その病気の年齢ごとの罹患率が、初めての検査の時点と再びの検査の時点とで変わっていなければ、初めての検査のグラフをなめらかに検査間隔期間だけのばしたグラフとなる。
--
もし、初めての検査の時点と再びの検査の時点とで罹患率が変わっていたら、再びの検査の結果が、初めての検査のグラフをなめらかに伸ばすことはない。
初めての検査と再びの検査との間で、罹患率があがっていれば、初めての検査と再びの検査を足し合わせたグラフは、初めての検査におけるグラフよりも高い位置にあるだろう。
罹患率が下がっていれば低い位置にくるだろう。
--
福島の甲状腺の検査において、初回の検査のデータからは、若い人の甲状腺がんの一般的な有病数とみなせるグラフをつくれる。
その後2年の期間をおいて再びの検査が行われた。これは初回の検査から再びの検査までの2年間で新たに現れた有病者の数とみなせるグラフをつくれることになる。
--
初回の検査データを2年ずらして、同じ世代どおしで、再びの検査の有病数を足して、再びの検査の時点における年齢のままでグラフにする。
そのグラフと、初回の検査データのグラフを比べると、
後者は前者をなめらかに伸ばしている。
後者のグラフは全体として、前者のグラフを上回っていたり下回ったりしていないようにみえる。
--
これは初回の検査時点における各年齢における甲状腺がんの罹患率と、再びの検査の時点での各年齢における罹患率が等しいということ、すくなくとも近しいということをあらわしているのではないか。
つまり初回の検査時点と、再びの検査時点では、罹患率は変わっていないと見ていいのではないかと思う。
--
これからいえることは....。
もし原発事故から1年目の初回の検査結果には原発事故の影響がまだでていない、ということならば、再びの検査でも原発事故の影響はまだでていない、ということになるのではないか。
逆に言うと、再びの検査結果が原発事故影響の結果だと考えたとするならば、初回の検査でも原発事故の影響が現れていると考えなければならない、ということでもある。
--
原発事故1年目の初回検査時には原発事故の影響が若い人の甲状腺にあらわれることはない、とは必ずしも言えないとしても、
影響があったとして、初回検査以降の何年か後の検査であらわれると思われる原発事故の影響よりも小さいであろうということは想像できそうである。
私の考察からは、初回検査とその2年後の検査で罹患率のちがいを見出せないということなのだから、
原発事故の影響は、再びの検査の今の時点まででは、大きなあらわれ方をしていない、といっていいのではないか。
--
(((グラフの段差として現れないような、少しずつ罹患率が上がっていく、という場合がありそうではある。
もし、罹患率が漸次上がり続けているとするならば、それはそれで、過去のグラフをすこしずつ急勾配にしていくようにグラフが描かれるはず。
2回の検査の比較ではなんともいえないのかもしれないがすくなくとも、福島での検査では、2回目のグラフは初回のグラフの傾きを押し上げたような傾きにはなっていないと見られると思う。
これからも3回目4回目..と検査を続ければ、わかりやすい結果がみえてくるのかもしれない。
しかし、いまのように過剰診断というものが広く心配されているときにそのような継続検査をすることは、県民の健康を見守るというよりも、単に研究目的のみの意味ばかりということになるのだと思う。
われわれのこれまでの甲状腺がんの経験、特に若い人の甲状腺がんのあらわれかたの経験から、
福島での検査では、最初の検査に被曝影響はあらわれおらず、2回目の検査においても甲状腺がんの罹患率が上がるかたちの結果はあらわれていない、と判断してよいのではないか。
初回の検査、2回目の検査を通じて、被曝影響はあらわれていない、と判断して良いのではないか。)))
--
(((最近のツイートで、若い人のがんは進行の仕方が特別なものがありそうで心配だ、と意味がとれるようなものをみた。小児がんという言葉は知っている。その苦労が話題にあがり、心苦しくなる経験も私はある。若い人におこるがんを特別心配する理由は理解する。
しかし、ここでみている甲状腺がんに対しては、若い人におこる特別に心配ながんに注目するよりも、若い人はそもそもがんになりにくいという方に注目したほうがよいのではないかと思う。
確かに特別な甲状腺がんがあって、ほおっておけないものもあるようである(「広島がんセミナー 健康一口メモ http://h-gan.com/wordpress/kenkou2.html がん細胞の特性」の項の記述)。
しかし、甲状腺がんは進行がゆっくりで、治療のあとの予後が良いというわれわれの経験をより重要にみたほうがよいように思えた。
これまでいくつかの甲状腺がんに関する論調をみさせていただいて、私の想像だけども、今回の一連の若い人への検査で検出された、あるいはされるであろう甲状腺がんで、特別なものでほおっておけないというケースは一人あるかないかという状況なのではないかという論に同調する。
このとき、優先されるべきは多くの、特別なほおっておけないケース以外のもの、であると私は判断する。
一人あるかないかの特別で放っておけないケースの人を救うためではあっても、たくさんの特別でないケースの人を一緒に治療するというやり方は間違いと判断する。
こと病気に関しては、健康にすごせる人は、必要のない大きな医療行為をうけないまま、健康にすごせたほがよい。大きな医療行為を行わなくてはならない重篤なケースが、その病気をもった人の中にごくわずかにとどまるのならば、その病気をもった人の多くに大きな医療行為をおこなって、万が一であるような重篤なケースに対処するというのは間違いと判断する。
個人が万が一を考えてそれぞれに対策をすることは正しい。
しかし、ある集団に対して、公共が、ごく少数の万が一を考えてその集団全員に対策をすることは正しくない、と考える。(ツイッターでも話題になっているけれども、がんの検診の有効性というのはこのような点を考えて判断されているのではないか。)
われわれが生きていくとき、その時その時でその人の判断、公共行政の判断が絡むのだけれど、自分の万が一、億が一のことに関してはある程度無視して生活をするのがよいのだと思う。
同時に万が一、億が一のことが自分におこることに関しての覚悟をする、という姿勢が必要なのではないかということが、私はこころには浮かんだ。
万が一、億が一の特別なケースが自分に訪れた時、ただ覚悟をして受け入れるだけでなく、その時最善の対策をとって我が身を守っていこうとすることも当然なことであると思う。)))
--
福島でのこれまでの検査に、原発の事故影響が大きくあらわれていないとするならば、
福島でのこれまでの検査結果は、
全県で全員を検査するというものでもあり、
0-20歳の若い人の甲状腺がんの、
これまでしられていなかった真の有病率をあらわしている、といえるのだと考える。
--
この知られていなかった真の有病率は、がん登録のデータからもとめられる有病率よりもおおきな数字を示している。
--
この真の有病率の大部分が、過去、症状をあらわす甲状腺がんとして臨床の場にあらわれていなかった、ということではないだろうか。
--
この真の有病数のほぼすべてが、つまりいわゆる過剰診断というもの対象となる、ということなのではないだろうか。
--
このように私は考えて、私としての結論は以下となる。
①
今回の福島の検査で見出されている甲状腺がんは、すくなくとも若いうちに症状をあらわすものではないとして、若い時にかっぱつという甲状腺に十分働いてもらうべく、経過観察としてよい、と理解していいのではないか。
②
また、被検査者の考え方として、甲状腺の検査を受けない、というのも認められてよい、と理解していいのではないか。(3回目の検査では基本認められているよう。)
③
もし、検査で見出されたときにはどうしても治療の方向に向かう事になる可能性がおおきい、ということならば、過剰診断をふせぐ、という意味で、検査をしないという方針はありうるといえるのではないか。
ーー
ーー
ーー
過剰診断で論じられているのは、偽陽性とか診断見逃しとかは主ではない。
ーー
病気を検査するとき、病気があると診断されれば陽性、ないと診断されれば陰性である。
さらにくわしくみると、陽性と判断されても陽性ではない偽陽性という状態であることもある。
陰性と判断されても陰性ではない偽陰性という状態であることもある。
また診断の見逃しというものもある。
陽性と陰性が検出されるのがよい。偽陽性として検出されたり、偽陰性として検出されるのはよくない。見逃しもよくない。能力不足や怠慢ということでなく、懸命に検査がおこなわれての結果。
これで正しい診断をえられる割合を検査の精度というのだと思う。
ーー
過剰診断はこの検査の精度の段階の陽性かそうではないのかというところの問題ではない。
検査の精度を受け入れ、陽性として診断されたなかでの問題なのだ。
検査でまさに陽性なのだけど、この先症状をあらわしてくる性質の病状があり、また生涯症状をあらわさないというような性質の病状がある。
あらゆる病気でそういう状況がある。
前者であれば治療が必要であり、後者であれば医療は必要ない。
病気によって前者と後者の割合が異なる。
前者の割合の多い病気なら、その病気を検査して治療するという手順は有効だろう
後者の割合が多い時、その病気を検査して治療するという手順が無駄という判断が妥当なときがある。
ーー
過剰診断は検査の精度の先のはなしだ。
ーー
ーー
ーー
宝くじになぞらえた方がおられた。
宝くじは当たる率は小さいけれど、もし当たったらたいへんな得をする。ひとはそのもしに期待してくじを買う。
甲状腺がんにかかる率は小さいかもしれないけれど、もしかかってしまったらはやく治療したい。ひとはそのもしを気にかけて検査をする。
単純には理解できる話。
ーー
だけども、過剰診断が問題にしているのは、宝くじが当たったという部分である。甲状腺がんであるという判断が下る部分である。
宝くじが当たって当選賞金10万円として、それが一度にもらえる場合と月に100円ずつ1000ヶ月80年かけて支給される場合があるというようなものだ。
宝くじの当たりが1000本そのうち1本は一度に10万円がもらえ999本は月に100円80年。くじ一枚のねだんによっては買いたくなくなるのではないか。
ーー
甲状腺がんとまさに診断された部分が問題。病理診断でまさに甲状腺がんにまちがいないと判断される。しかしそのなかに、治療が必要な場合があり、生涯症状がでないようなものがあって治療が必要のないものがある。
後者がとても多く、前者がごくわずかだとしたら、ごくわずかな治療の必要な場合のことを心配して、甲状腺を摘出するほどの治療が後者におこなわれてよいのだろうか、ということである。
甲状腺がんの検査をして正しく陽性の判断をうけてもとても多くの治療の必要のない場合があるならば、甲状腺がんの検査をうけないこともゆるされるだろう。
ーー
甲状腺は体の成長に重要な役割のあるホルモンをだすという。若い時に活発に働くという。
福島で行われている検査はまさに若いひとに行われている。
検査陽性でもごくわずかの重篤な場合を心配して、たくさんの生涯症状があらわれず治療の必要のない若いひとの甲状腺を摘出するということになっているとしたら、それはけっしてただしいやりかたとはいえないと思う。
ーー
素人の私が医療における判断なんてできるわけないけども、甲状腺がんの検査についておききする限りでは、
甲状腺がんのこれまでのわれわれの経験から、検査があって正しく陽性の判断があっても、生涯症状のあらわれないもの場合がほとんどで、治療が無駄となる可能性がとてもたかいと思ってよいような感じをわたしは受ける。
ーー
ーー
ーー
私が冒頭にあげたツイートでは、私ががん情報センターの公開データから、抜き出して罹患率や死亡率をまとめてみてる。
0ー19歳において、甲状腺がんでなくなる例というのは1年間にひとりにも達しないほどのものである。胃がんや大腸ガンの1/10。
ーー
がん登録の統計なのだけども、甲状腺がんの検診というのはおこなわれていないので、罹患者については正確な人数はでてないだろうことを想像する。とくにがん検診などない若いひとのばあいである。
ーー
死亡者にしてはどうだろう。もし罹患者として把握されてなくても、甲状腺がんが原因で亡くなられたということなら、死亡者の統計にきちんとあらわれるのではないかと私は思う。
ーー
甲状腺がんの罹患者として把握されてなくても、甲状腺がんが原因で亡くなられれば死亡者の統計にはあらわれるということではないか。
ーー
もし甲状腺がんの検診があって、統計にあらわれていなかった隠れた罹患者があったとして、罹患者人数が増えても、死亡者人数は増えないのではないか、と私は思う。
ーー
とするならば、すくなくとも統計にあらわれていなかった隠れた罹患者というものがあれば、それはほぼすべて亡くなる例とはならない病状。生涯症状をあらわさない病状、つまり過剰診断というものがあてはまるものなのではないか。
ーー
甲状腺がんの実態はこれまで把握されていないということからもそういう可能性を考慮に入れる事は必要なのだと思う。
ーー